Une douleur sourde s'installe à l'avant du genou, aggravée par les escaliers, la position assise prolongée ou les squats. Le médecin évoque une « chondromalacie rotulienne » — un diagnostic qui inquiète d'autant plus qu'il touche souvent des personnes jeunes et actives. Ce ramollissement progressif du cartilage situé sous la rotule est pourtant l'une des pathologies les plus courantes du genou, et ses mécanismes comme sa prise en charge sont aujourd'hui bien documentés.
Qu'est-ce que la chondromalacie rotulienne ?
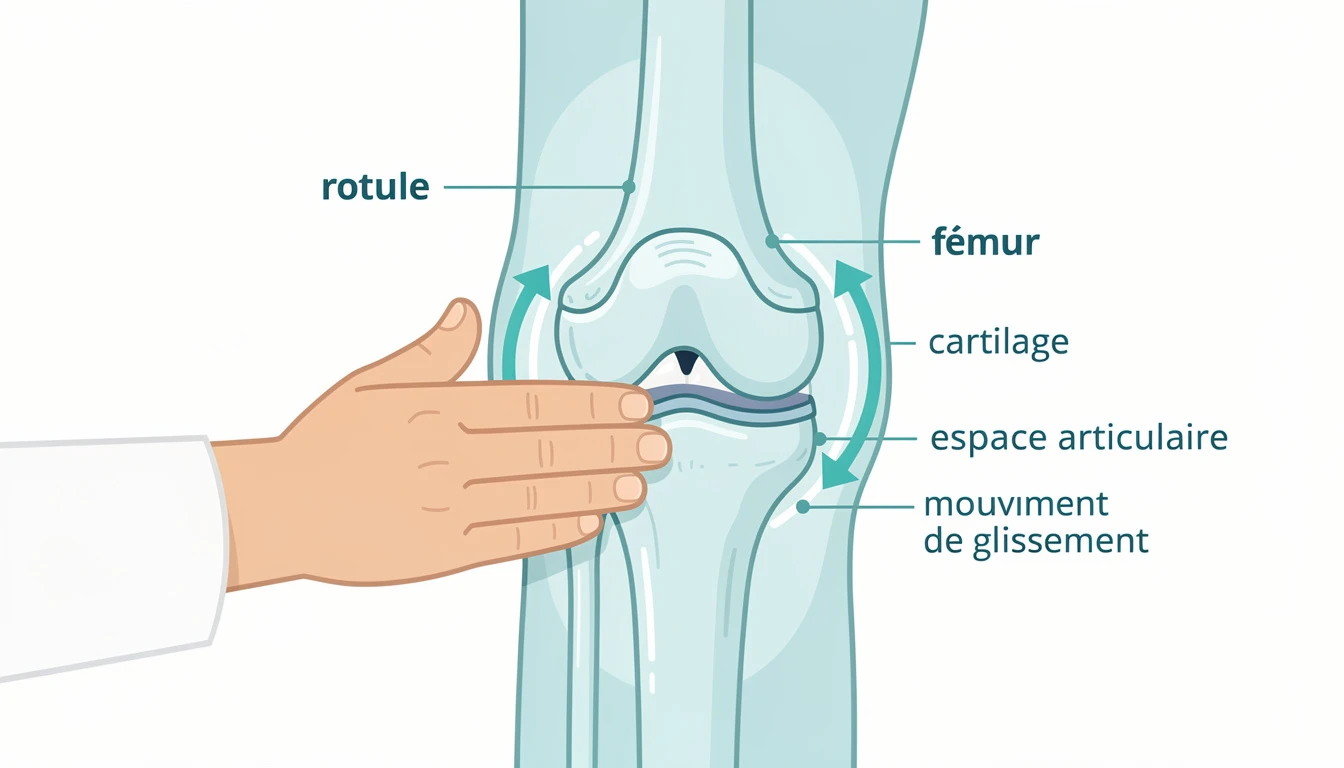
La chondromalacie rotulienne (ou chondromalacie patellaire) désigne une dégradation progressive du cartilage qui tapisse la face postérieure de la rotule (patella). Le terme vient du grec : chondros (cartilage) et malakia (ramollissement).
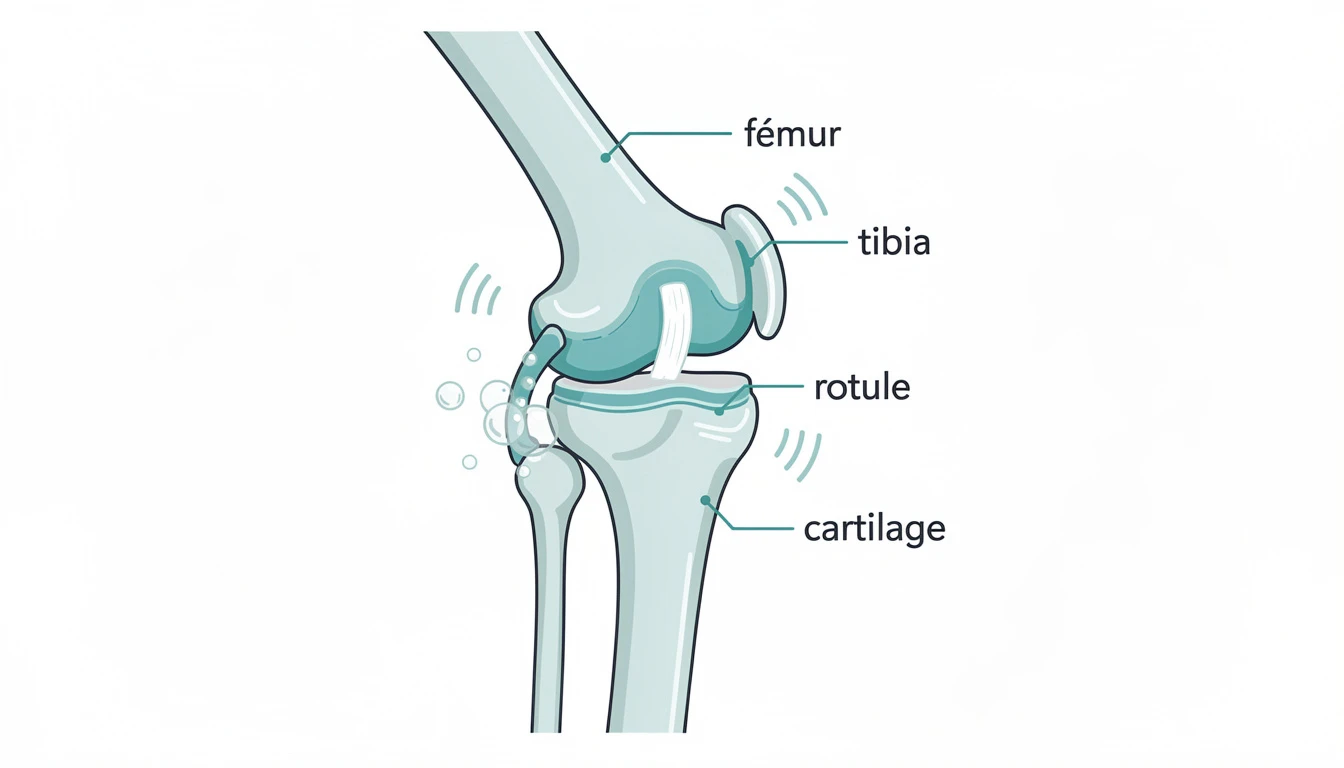
La rotule est un petit os en forme de triangle inversé situé à l'avant du genou. Elle coulisse dans une rainure du fémur — la trochlée fémorale — à chaque flexion et extension du genou. Ce glissement est normalement fluide et indolore grâce au cartilage articulaire qui recouvre ces deux surfaces.
Lorsque ce cartilage se ramollit, se fissure puis s'érode, les surfaces ne glissent plus correctement. Le frottement anormal irrite les tissus environnants (membrane synoviale, os sous-chondral), provoquant douleur et inflammation. On parle aussi de syndrome fémoro-patellaire ou syndrome rotulien pour désigner l'ensemble des douleurs de cette région.
Les 4 stades de la chondromalacie
La chondromalacie rotulienne est classée en quatre stades de sévérité croissante (classification d'Outerbridge) :
- Stade I : ramollissement du cartilage. Le cartilage perd sa fermeté mais reste intact en surface. Souvent asymptomatique ou responsable de gênes légères
- Stade II : apparition de fissures superficielles ne dépassant pas la moitié de l'épaisseur du cartilage. Les douleurs deviennent plus régulières
- Stade III : fissures profondes ou fragmentation du cartilage, allant au-delà de la moitié de son épaisseur. Douleurs fréquentes et invalidantes
- Stade IV : érosion complète du cartilage avec mise à nu de l'os sous-jacent. Le stade le plus avancé, qui correspond à une véritable arthrose fémoro-patellaire
Plus le stade est avancé, plus les symptômes sont constants et le traitement complexe. D'où l'importance d'une prise en charge précoce.
Causes et facteurs de risque
La chondromalacie rotulienne résulte le plus souvent d'un déséquilibre mécanique au niveau de l'articulation fémoro-patellaire. Plusieurs facteurs sont impliqués :
Facteurs mécaniques
- Mauvais alignement de la rotule : si la rotule ne coulisse pas correctement dans la trochlée fémorale, certaines zones du cartilage sont surchargées. Ce désalignement peut être lié à une dysplasie de la trochlée, une rotule haute (patella alta) ou un défaut d'axe du membre inférieur (genu valgum)
- Déséquilibre musculaire : une faiblesse du vaste interne du quadriceps par rapport au vaste externe entraîne une traction latérale excessive de la rotule, surchargeant le cartilage externe
- Hyperpression rotulienne : les mouvements répétés de flexion profonde (squats, position accroupie, montées/descentes d'escaliers) augmentent considérablement la pression entre la rotule et le fémur
Facteurs de risque identifiés
- Pratique sportive intensive : course à pied sur surface dure, sports de saut, cyclisme avec résistance élevée, step, brasse en natation
- Certaines professions : carreleur, jardinier (position accroupie prolongée), déménageur
- Sédentarité : la position assise prolongée maintient la rotule sous pression contre le fémur (syndrome du « cinéma » ou « signe du théâtre »)
- Traumatisme direct : choc sur la rotule (chute, accident) pouvant endommager directement le cartilage
- Sexe féminin : les femmes sont plus souvent touchées, possiblement en raison d'un angle Q (angle quadricipital) plus important lié à un bassin plus large
- Mauvais maintien plantaire : des troubles de l'appui au sol (pronation excessive) peuvent modifier l'axe de la jambe et surcharger la rotule
Symptômes
La chondromalacie rotulienne se manifeste par un tableau clinique caractéristique :
- Douleur à l'avant du genou (péri-rotulienne ou rétro-rotulienne) : c'est le symptôme principal. Elle est diffuse, sourde, parfois lancinante
- Douleur aggravée par : la descente d'escaliers (plus que la montée), la position accroupie, le relever après une station assise prolongée, la course, les sauts
- Signe du « cinéma » : douleur ou raideur après être resté assis longtemps avec les genoux fléchis (au cinéma, en voiture, au bureau)
- Craquements et crépitations : sensation de grincement ou de frottement sous la rotule lors de la flexion/extension
- Sensation de blocage : impression ponctuelle que le genou se « bloque » ou « accroche » lors du mouvement
- Gonflement modéré : un épanchement articulaire discret peut accompagner les poussées douloureuses
Les symptômes sont souvent bilatéraux (les deux genoux) et évoluent par poussées, entrecoupées de périodes d'accalmie.
Diagnostic
Examen clinique
Le médecin réalise plusieurs tests spécifiques :
- Signe du rabot : le médecin appuie sur la rotule pendant que le patient contracte son quadriceps. La perception d'un frottement anormal ou d'une douleur est évocatrice. C'est le signe du rabot
- Test de compression rotulienne : pression directe de la rotule vers le bas provoquant une douleur
- Évaluation de l'alignement de la rotule et de l'axe des membres inférieurs
- Test de mobilité rotulienne : recherche d'une hypermobilité ou d'une subluxation
Examens d'imagerie
- Radiographie : permet de visualiser la position de la rotule et de rechercher des anomalies morphologiques (dysplasie, inclinaison). L'incidence axiale à 30° de flexion est essentielle
- IRM : examen de référence pour évaluer l'état du cartilage rotulien, détecter un œdème sous-chondral et classer le stade de la chondromalacie. Elle visualise également l'état des ménisques et des ligaments
- Arthroscanner : peut compléter le bilan cartilagineux si l'IRM est insuffisante
Traitements
La grande majorité des chondromalacies rotuliennes se traite de manière conservatrice, sans chirurgie.
Kinésithérapie : le pilier du traitement
Le programme de rééducation, supervisé par un kinésithérapeute, est le traitement de première intention. Il vise à :
- Renforcer le quadriceps, en particulier le vaste interne, pour rééquilibrer la traction sur la rotule
- Étirer les muscles qui tirent la rotule en externe (vaste externe, bandelette ilio-tibiale)
- Renforcer les muscles fessiers pour stabiliser le bassin et l'axe du membre inférieur
- Travailler la proprioception : exercices d'équilibre pour améliorer le contrôle neuromusculaire du genou
La durée habituelle de rééducation est de 3 à 6 mois pour obtenir des résultats durables.
Mesures complémentaires
- Adaptation de l'activité : réduire ou supprimer les mouvements déclencheurs (squats profonds, course en descente, position accroupie). Privilégier le vélo (selle haute, sans résistance), la natation (crawl plutôt que brasse) et la marche sur terrain souple
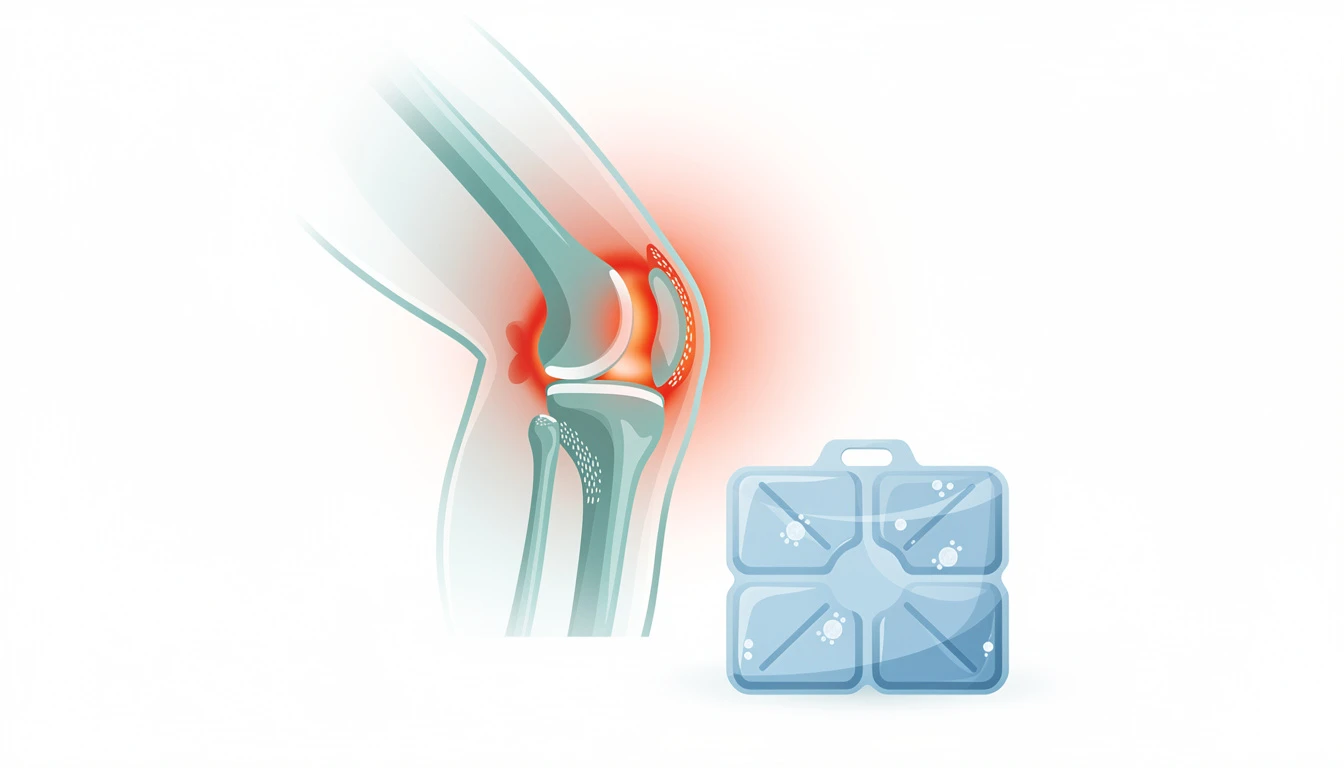
- Application de glace : 15 minutes, 2 à 3 fois par jour lors des poussées douloureuses
- Anti-inflammatoires : en cures courtes pour les poussées
- Genouillère rotulienne : avec anneau de maintien péri-rotulien, elle stabilise la rotule et réduit les douleurs à l'effort
- Semelles orthopédiques : si un trouble de l'appui plantaire contribue au mauvais alignement rotulien
Traitements médicaux avancés
- Viscosupplémentation : injection d'acide hyaluronique pour améliorer la lubrification de l'articulation fémoro-patellaire
- Infiltrations de corticoïdes : en cas de poussée inflammatoire résistante
- PRP (plasma riche en plaquettes) : option thérapeutique en cours d'évaluation
Chirurgie
La chirurgie n'est envisagée qu'en cas d'échec du traitement conservateur bien conduit pendant au moins 6 mois. Les options incluent :
- Arthroscopie : débridement du cartilage endommagé, section de l'aileron rotulien externe (release latéral) pour rééquilibrer les forces sur la rotule
- Transposition de la tubérosité tibiale : déplacement de l'insertion du tendon rotulien pour modifier la trajectoire de la rotule dans la trochlée
- Prothèse fémoro-patellaire : en dernier recours, si l'arthrose patellaire est sévère et invalidante
Chondromalacie et arthrose du genou
La chondromalacie rotulienne et l'arthrose fémoro-patellaire se situent sur un continuum : la chondromalacie en est le stade précoce (ramollissement et fissuration), l'arthrose le stade évolué (destruction complète du cartilage avec remaniement osseux, ostéophytes et sclérose sous-chondrale).
Toutes les chondromalacies ne progressent pas forcément vers l'arthrose. Une prise en charge précoce — renforcement musculaire, correction des facteurs mécaniques, adaptation de l'activité — peut stabiliser voire améliorer l'état du cartilage et prévenir l'évolution vers la gonarthrose.