La radiographie du genou est l'examen de première intention pour diagnostiquer une gonarthrose. Cet examen simple, rapide et peu coûteux permet de visualiser les signes caractéristiques de l'arthrose et de classer sa sévérité selon l'échelle de Kellgren-Lawrence.
Quand prescrire une radiographie du genou ?
La radiographie est indiquée devant :
- Douleur mécanique du genou persistante (> 1 mois)
- Raideur articulaire avec limitation de la mobilité
- Craquements associés à des douleurs
- Gonflements articulaires récurrents
- Déformation progressive de l'axe du genou
- Suivi d'une gonarthrose connue pour évaluer l'évolution
Technique radiographique : les incidences essentielles
Radiographie de face en charge (debout)
C'est l'incidence fondamentale. Le patient est debout, en appui bipodal, ce qui met en charge l'articulation et révèle le pincement articulaire réel. Un cliché couché sous-estime l'usure cartilagineuse.
Incidence de Schuss (en flexion à 30°)
Le genou est fléchi à 30° en appui. Cette incidence est plus sensible pour détecter un pincement postérieur du compartiment fémoro-tibial, souvent invisible sur le cliché de face standard.
Profil du genou
Permet d'évaluer l'articulation fémoro-patellaire, la hauteur rotulienne et les ostéophytes postérieurs.
Incidence axiale de rotule (défilé fémoro-patellaire)
Réalisée à 30° de flexion, elle explore spécifiquement l'articulation entre la rotule et le fémur, siège de la gonarthrose fémoro-patellaire.
Pangonogramme (cliché des membres inférieurs en totalité)
Indispensable avant une chirurgie (ostéotomie ou prothèse), il mesure l'axe mécanique du membre inférieur et quantifie un éventuel genu varum ou valgum.
Les 4 signes radiographiques de l'arthrose
La radiographie révèle quatre signes cardinaux :
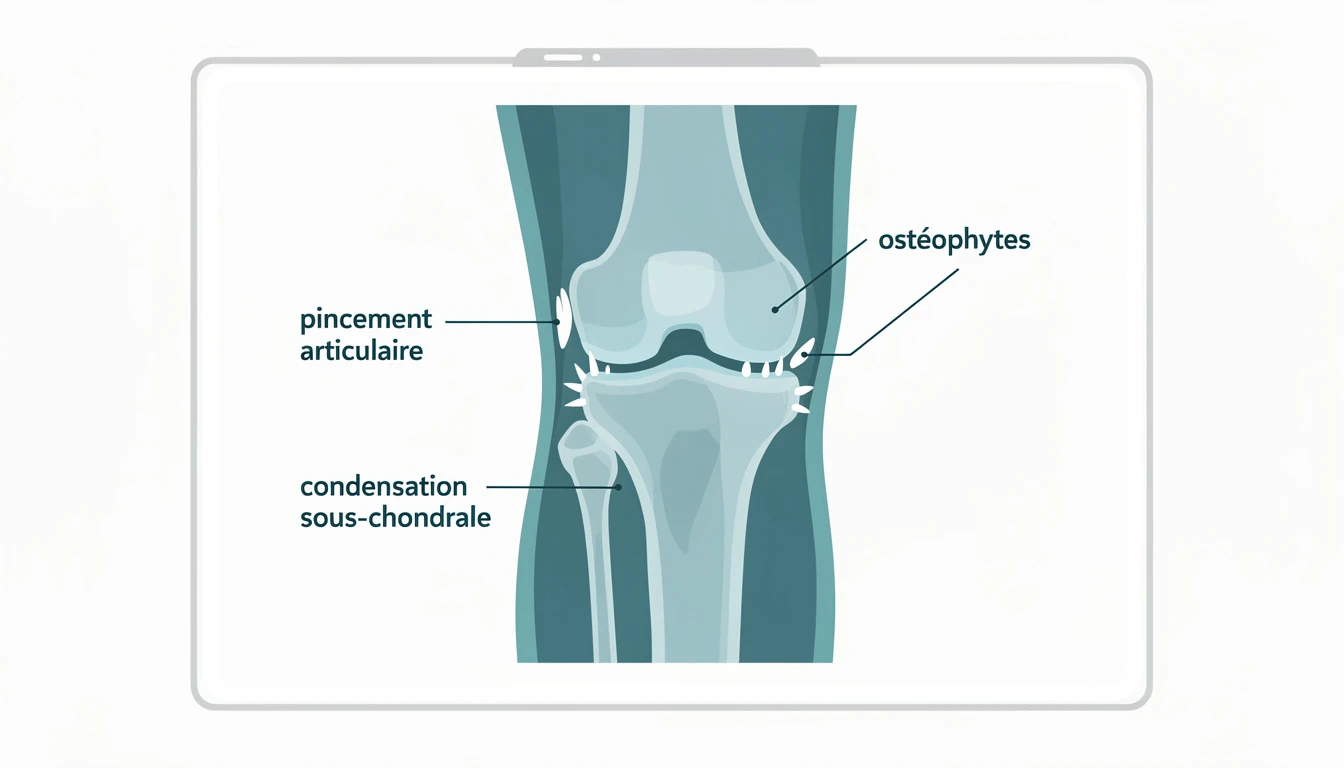
1. Pincement de l'interligne articulaire
Le pincement de l'interligne est le signe le plus important. Il traduit la perte de cartilage : l'espace entre les surfaces osseuses se réduit. Le pincement peut être localisé (un compartiment) ou global.
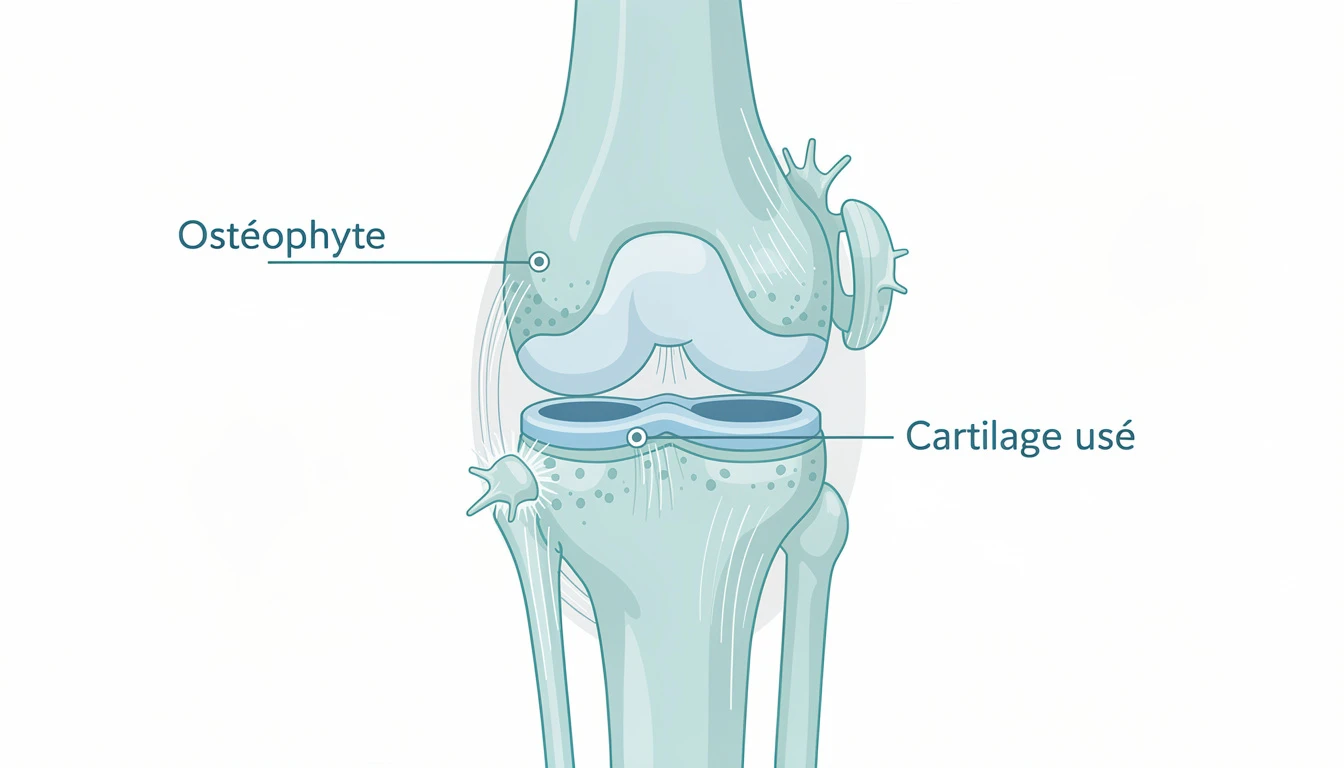
2. Ostéophytes
Les ostéophytes sont des excroissances osseuses qui se développent en bordure de l'articulation. Ils représentent une tentative de réparation par l'organisme pour augmenter la surface portante.
3. Condensation sous-chondrale (ostéosclérose)
L'os situé sous le cartilage disparu se densifie et devient plus blanc sur la radiographie. Cette condensation reflète l'adaptation de l'os aux nouvelles contraintes mécaniques.
4. Géodes (kystes sous-chondraux)
Ce sont des cavités creusées dans l'os sous-chondral, visibles sous forme de petites zones claires arrondies. Elles résultent de la pénétration de liquide synovial dans l'os fragilisé.
Classification de Kellgren-Lawrence
Cette classification en 4 stades est la référence internationale :
- Stade 0 : radiographie normale
- Stade 1 (douteux) : ostéophyte minime, interligne conservé
- Stade 2 (léger) : ostéophyte net, pincement débutant
- Stade 3 (modéré) : pincement marqué, ostéophytes multiples, ébauche de déformation
- Stade 4 (sévère) : pincement complet (contact os-os), ostéophytes volumineux, déformation
Limites de la radiographie
La radiographie ne visualise pas directement le cartilage (tissu mou, transparent aux rayons X). Elle n'évalue le cartilage qu'indirectement par l'interligne articulaire. De plus :
- Discordance radio-clinique fréquente : des patients avec une arthrose radiographique avancée peuvent avoir peu de douleur, et inversement
- Les ménisques, ligaments et tendons ne sont pas visibles : une IRM est nécessaire pour les évaluer
- Les lésions précoces du cartilage peuvent être invisibles sur la radiographie standard
Pour compléter le bilan, le médecin peut prescrire une IRM du genou ou une gonométrie pour mesurer les axes mécaniques.