L'arthrose du genou ne se résume pas à une simple usure mécanique : c'est un processus biologique actif, ponctué de phases silencieuses et de poussées destructrices, dont la trajectoire varie considérablement d'une personne à l'autre. Certains patients vivent des décennies avec des lésions radiologiques avancées sans handicap majeur, tandis que d'autres voient leur cartilage disparaître en quelques mois. Comprendre les mécanismes qui gouvernent cette progression, identifier les signaux d'alerte et connaître les leviers qui permettent d'infléchir le cours de la maladie sont des enjeux déterminants pour préserver la fonction articulaire le plus longtemps possible.
Mécanismes biologiques de la dégradation articulaire
Du cartilage sain à la lésion initiale
Le cartilage articulaire du genou est un tissu hautement spécialisé, dépourvu de vaisseaux sanguins et de terminaisons nerveuses. Il se nourrit par imbibition grâce aux mouvements articulaires. Lorsque cet équilibre est rompu — par un excès de contraintes mécaniques, un déficit musculaire ou des anomalies métaboliques — les chondrocytes ne parviennent plus à compenser la dégradation. La gonarthrose s'installe alors de manière insidieuse.
L'embrasement de la membrane synoviale
La dégradation du cartilage libère des fragments dans la cavité articulaire. Ces débris provoquent une réaction inflammatoire de la membrane synoviale, qui sécrète alors en excès du liquide articulaire. Ce phénomène entretient un cercle vicieux où l'inflammation accélère la destruction du cartilage. L'apparition d'un gonflement du genou persistant constitue un signal d'alerte majeur.
Remodelage osseux et formation des ostéophytes
Quand le cartilage s'amincit, l'os sous-chondral subit des contraintes anormales. Il réagit par un processus de sclérose et par la formation d'ostéophytes. Ces excroissances osseuses tentent d'élargir la surface portante mais finissent par limiter la mobilité articulaire.
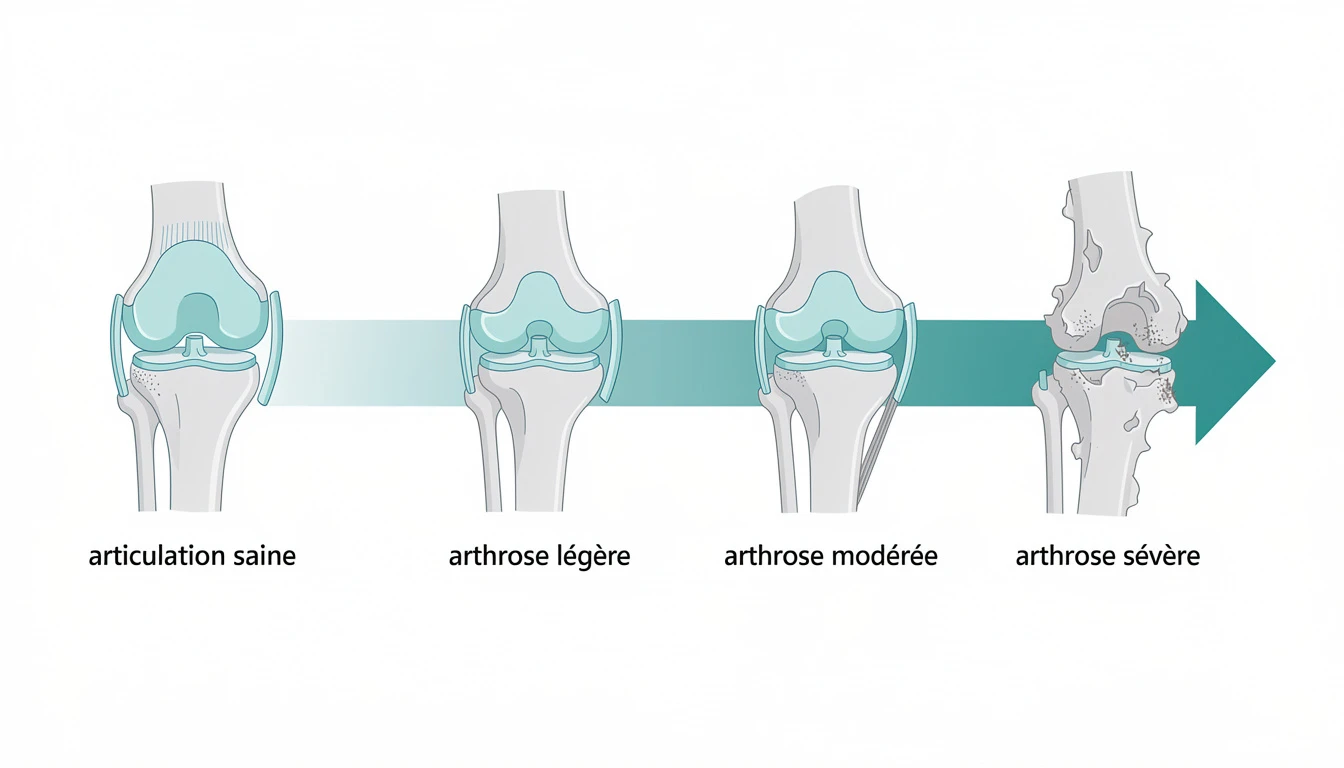
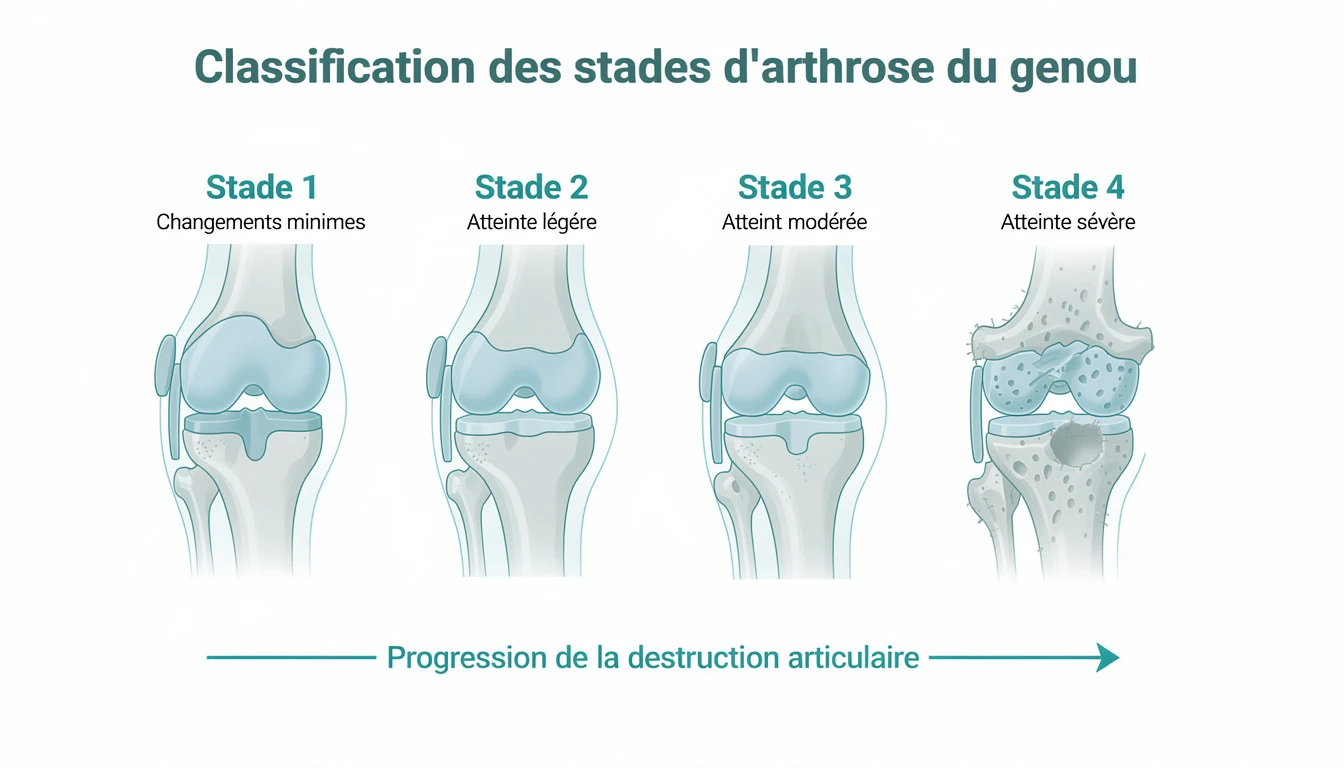
Les stades radiologiques de la gonarthrose
La classification de Kellgren et Lawrence distingue quatre stades d'atteinte progressive.
Stade 1 : atteinte débutante
Discrets ostéophytes, interligne articulaire conservé. Souvent asymptomatique.
Stade 2 : arthrose légère
Ostéophytes plus nets, début de pincement articulaire. Premières douleurs mécaniques à l'effort.
Stade 3 : arthrose modérée
Pincement franc, sclérose sous-chondrale marquée, géodes possibles. Douleurs fréquentes, limitation du périmètre de marche. Poussées congestives plus fréquentes.
Stade 4 : arthrose sévère
Cartilage quasiment disparu, ostéophytes volumineux, interligne effacé. Douleurs quasi permanentes, question de la prothèse se pose.
Les différents profils évolutifs
L'évolution lente et progressive
Cas le plus fréquent. La gonarthrose évolue sur dix à vingt ans, alternant phases chroniques modérées et épisodes aigus inflammatoires. Les deux premiers stades peuvent s'étaler sur trois à quinze ans.
L'arthrose destructrice rapide
Forme redoutable : pincement de plus de 50 % en un an, pouvant aboutir à la disparition totale du cartilage en six à vingt-quatre mois. Touche surtout les femmes de plus de 65 ans en surpoids. Douleurs brutales, très intenses, nocturnes.
Les poussées de chondrolyse
Profil intermédiaire associant évolution lente et épisodes de destruction accélérée. L'IRM peut révéler un œdème de l'os sous-chondral lors de ces épisodes.
Facteurs qui accélèrent la progression
Le surpoids et le syndrome métabolique
Chaque kilogramme excédentaire représente quatre kilogrammes de pression supplémentaire sur le genou à chaque pas. Le tissu adipeux produit aussi des adipokines pro-inflammatoires. La perte de poids est un levier thérapeutique majeur.
Les troubles d'axe
Un genu varum concentre les contraintes sur le compartiment interne, un genu valgum sur l'externe. Ces troubles sont accessibles à une correction par ostéotomie.
Les antécédents traumatiques et chirurgicaux
Rupture du ligament croisé, lésions méniscales, méniscectomie — autant de causes majeures de gonarthrose secondaire.
La synovite chronique
L'inflammation persistante de la membrane synoviale libère des enzymes qui dégradent activement la matrice cartilagineuse. Les poussées inflammatoires sont des moments critiques de destruction accélérée.
La discordance entre imagerie et symptômes
Certains patients présentent une arthrose radiographiquement avancée avec un retentissement fonctionnel modeste, et inversement. Le cartilage étant dépourvu de nerfs, la douleur dépend davantage de l'inflammation synoviale, de l'œdème osseux sous-chondral et de la sensibilisation du système nerveux que de l'épaisseur cartilagineuse résiduelle. La décision thérapeutique ne peut reposer uniquement sur l'imagerie.
Repérer les signes d'aggravation
Les poussées congestives
Augmentation brutale de la douleur, réveils nocturnes, raideur matinale prolongée, gonflement articulaire. Un traitement rapide — glaçage, anti-inflammatoires, infiltration — peut limiter les dégâts structuraux.
La réduction du périmètre de marche
La diminution progressive de la distance de marche sans douleur est un indicateur fiable de progression.
L'instabilité et les dérobements
Sensation que le genou « lâche ». Augmente le risque de chute et constitue un critère de gravité pouvant orienter vers la chirurgie.
Peut-on ralentir la progression ?
L'activité physique adaptée
Les exercices adaptés constituent un pilier de la prise en charge. Renforcement du quadriceps, activités en décharge (natation, vélo), régularité plutôt qu'intensité.
Le contrôle pondéral
Une perte de 5 à 10 % du poids entraîne une diminution significative des douleurs et ralentit la progression structurale.
La correction chirurgicale des troubles d'axe
L'ostéotomie peut ralentir considérablement la progression chez les patients jeunes avec arthrose unicompartimentale sur trouble d'axe.
Pronostic à long terme
Facteurs de bon pronostic
Diagnostic précoce, absence de surpoids, bon capital musculaire, absence de trouble d'axe majeur, prévention active. Les patients engagés dans leur prise en charge conservent une qualité de vie satisfaisante pendant de nombreuses années.
Facteurs de mauvais pronostic
Épanchements récidivants, obésité réfractaire, chondrocalcinose associée, antécédents de chirurgie méniscale, lésions osseuses sous-chondrales en IRM. Nécessitent une surveillance rapprochée.
Quand envisager la prothèse
L'indication de la prothèse totale repose sur l'échec des traitements conservateurs et le retentissement sur la qualité de vie. Les prothèses modernes dépassent 90 % de survie à quinze ans.
Vivre avec une arthrose évolutive
Adapter ses activités
Maintenir une activité régulière en privilégiant les sports à faible impact. Chaque patient doit apprendre à moduler l'intensité de ses activités en fonction de ses symptômes.
Anticiper les poussées
Repérer les situations à risque (marche prolongée, port de charges, reprise sportive) pour limiter les crises. Application de froid, repos relatif et traitement précoce raccourcissent les épisodes.
Le suivi médical régulier
Comparaison de radiographies à intervalles réguliers (un à deux ans) pour objectiver la vitesse de progression. L'IRM évalue les lésions non visibles à la radiographie. Ce suivi permet d'intervenir au bon moment.