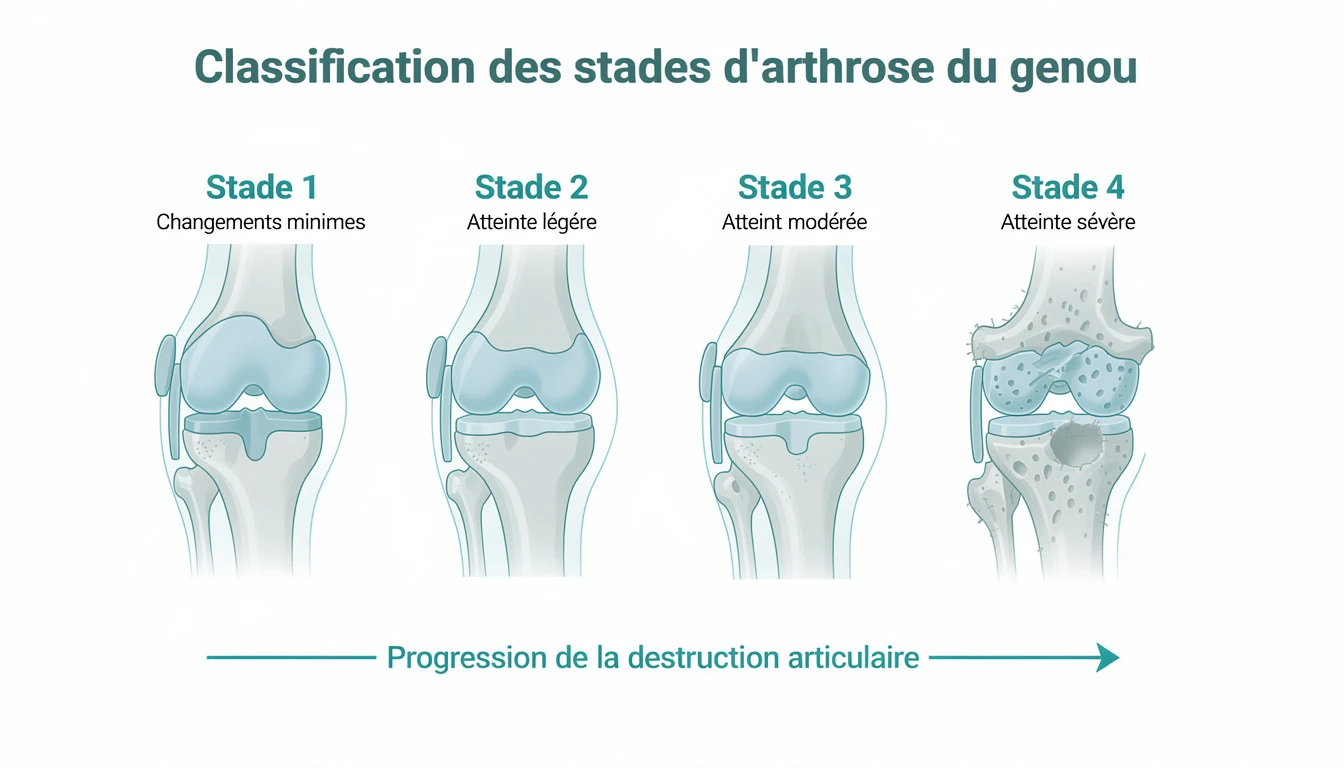
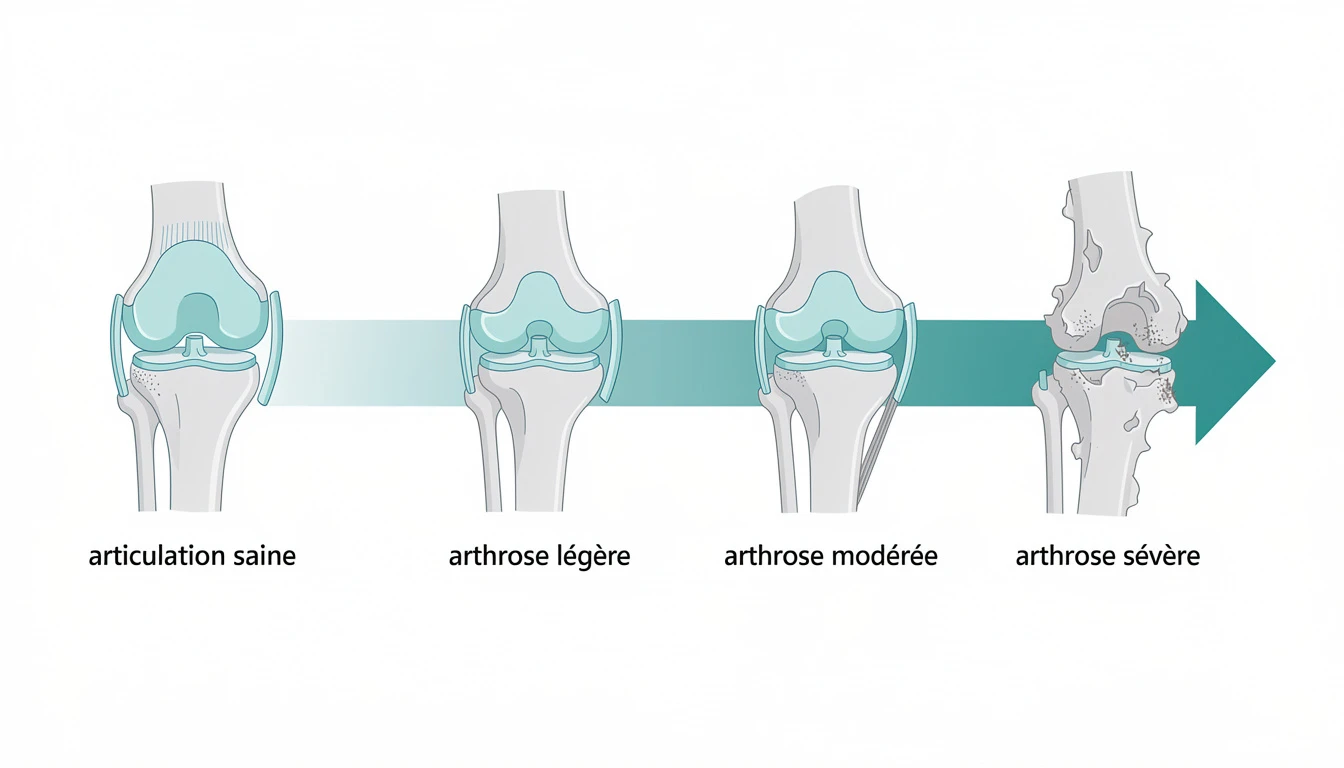
Face à une douleur au genou persistante, le médecin prescrit presque toujours une radiographie. Sur ce cliché se joue un diagnostic décisif : celui du stade de la gonarthrose. Depuis près de soixante-dix ans, la classification de Kellgren et Lawrence décompose la dégénérescence articulaire en quatre grades radiographiques, du premier soupçon d'ostéophyte jusqu'à la destruction quasi totale du cartilage. Comprendre ces grades, c'est saisir où en est l'articulation, anticiper son évolution et orienter les décisions thérapeutiques au bon moment.
Qu'est-ce que la classification de Kellgren et Lawrence ?
Origine et adoption internationale
En 1957, Kellgren et Lawrence publient une méthode de cotation radiographique de l'arthrose. En 1961, l'OMS l'adopte comme définition radiologique officielle. Aujourd'hui encore, la majorité des essais cliniques s'appuient sur cette échelle (grades 0 à 4).
Les quatre critères radiographiques évalués
- Ostéophytes : excroissances osseuses aux marges de l'articulation, tentative de stabilisation
- Pincement de l'interligne : mesure indirecte de la perte de cartilage
- Sclérose sous-chondrale : épaississement de l'os sous le cartilage (zone plus blanche à la radio)
- Déformation des extrémités osseuses : géodes, modification de l'axe (varus/valgus)
Grade 0 : articulation saine
Aucun signe d'arthrose : interligne conservé, contours réguliers, aucun ostéophyte. Des lésions débutantes invisibles à la radio peuvent exister et n'être détectées que par IRM.
Grade 1 : arthrose douteuse
Signes radiographiques
Possibles ostéophytes marginaux de petite taille, parfois confondus avec des variations anatomiques. Interligne globalement conservé. Le qualificatif « douteux » reflète la variabilité inter-observateur.
Symptômes
La plupart des patients ne ressentent aucune gêne notable. Légère raideur matinale possible, inconfort vague après effort prolongé. Souvent découvert fortuitement. C'est le moment idéal pour la prévention : poids, activité physique, renforcement musculaire.
Grade 2 : arthrose minime (seuil diagnostique)
Ce que montre la radiographie
Ostéophytes clairement identifiables, sans ambiguïté. Pincement débutant parfois suspect. L'incidence en schuss (debout, genoux fléchis 30°) révèle le pincement postérieur débutant.
Pourquoi le grade 2 fait référence
Seuil à partir duquel l'arthrose est considérée comme « certaine ». Conditionne l'inclusion dans les essais cliniques et les décisions thérapeutiques. Douleurs mécaniques plus régulières mais capacité fonctionnelle préservée.
Grade 3 : arthrose modérée
Dégradation visible
Pincement net et incontestable. Ostéophytes multiples et de taille importante. Sclérose sous-chondrale marquée. Début de déformation des extrémités osseuses, géodes possibles.
Répercussions sur la vie quotidienne
Douleurs à la marche ordinaire, escaliers, parfois au repos. Dérouillage matinal allongé. Gonflement après activité modérée. Flexion complète difficile, craquements audibles. Début de modification axiale (tendance au varus). Les anti-inflammatoires et infiltrations soulagent mais avec une efficacité qui s'amenuise.
Grade 4 : arthrose sévère
Le stade terminal
Pincement sévère voire complet — contact os-sur-os. Ostéophytes volumineux. Sclérose étendue, géodes de grande taille. Déformation des extrémités osseuses, déviation axiale significative.
Impact fonctionnel
Douleur quasi permanente, y compris nocturne. Périmètre de marche réduit à quelques centaines de mètres. Canne souvent nécessaire. Flessum (perte de l'extension), flexion très limitée. Gestes quotidiens éprouvants. C'est à ce stade que la question de la prothèse se pose avec le plus d'acuité.
Dissociation radio-clinique
Absence fréquente de corrélation entre sévérité radiologique et intensité des symptômes. La douleur ne provient pas du cartilage (dépourvu de nerfs) mais de l'inflammation synoviale, la tension capsulo-ligamentaire, la pression intra-osseuse et les facteurs psychologiques. L'IRM apporte un éclairage complémentaire (œdème osseux, synovite, état méniscal).
Prise en charge selon le stade
Stades précoces (grades 1 et 2)
- Contrôle du poids : chaque kg = 4 kg de charge en moins sur le genou
- Activité physique adaptée : renforcement quadriceps/ischio-jambiers, vélo, natation, marche
- Antalgiques et AINS en cures courtes lors des poussées
- Kinésithérapie : programme personnalisé
- Infiltrations d'acide hyaluronique : efficacité meilleure aux stades précoces
Stades avancés (grades 3 et 4)
- Infiltrations de corticoïdes : soulagement transitoire des poussées
- Orthèses de décharge : genouillère, semelles orthopédiques
- Réadaptation fonctionnelle : exercices en piscine, proprioception
- Gestion multimodale de la douleur : thermothérapie, TENS, relaxation
Quand envisager la chirurgie
La décision ne repose jamais sur le seul grade KL mais sur l'échec des traitements conservateurs + douleur invalidante + perte d'autonomie :
- Ostéotomie : patients jeunes, arthrose uni-compartimentale, correction d'axe
- Prothèse unicompartimentale : un seul compartiment atteint, ligaments intacts
- Prothèse totale : arthrose sévère multi-compartimentale. Durée de vie > 15-20 ans
Limites de la classification
- Subjectivité : variabilité inter-observateur, surtout grades 1-2
- Surpondération des ostéophytes : le pincement articulaire est un critère plus fiable de la perte cartilagineuse réelle
- Aveuglement aux tissus mous : cartilage, synoviale, ménisques, ligaments invisibles — l'IRM comble cette lacune
Alternatives : échelle d'Ahlback (pincement seul), score OARSI (compartiment par compartiment), scores IRM (WORMS, MOAKS). Malgré ses limites, la classification KL reste la référence en pratique clinique par sa simplicité, sa rapidité et son accessibilité (simple radiographie). Elle doit toujours être interprétée à la lumière de l'examen clinique et du vécu du patient.