L'arthrose du genou ne frappe pas toujours de manière uniforme. Lorsqu'un seul compartiment articulaire est atteint -- le plus souvent le compartiment interne chez les patients présentant un genu varum -- la surcharge mécanique accélère la destruction du cartilage et creuse un cercle vicieux douloureux. Pour ces patients jeunes et actifs, souvent jugés trop jeunes pour recevoir une prothèse totale du genou, l'ostéotomie représente une option chirurgicale conservatrice redoutablement efficace. En modifiant l'axe du membre inférieur par une section osseuse contrôlée, cette intervention redistribue les contraintes mécaniques vers la zone saine de l'articulation, soulage la douleur et repousse de plusieurs années le recours à un implant prothétique.
Principe de l'ostéotomie du genou
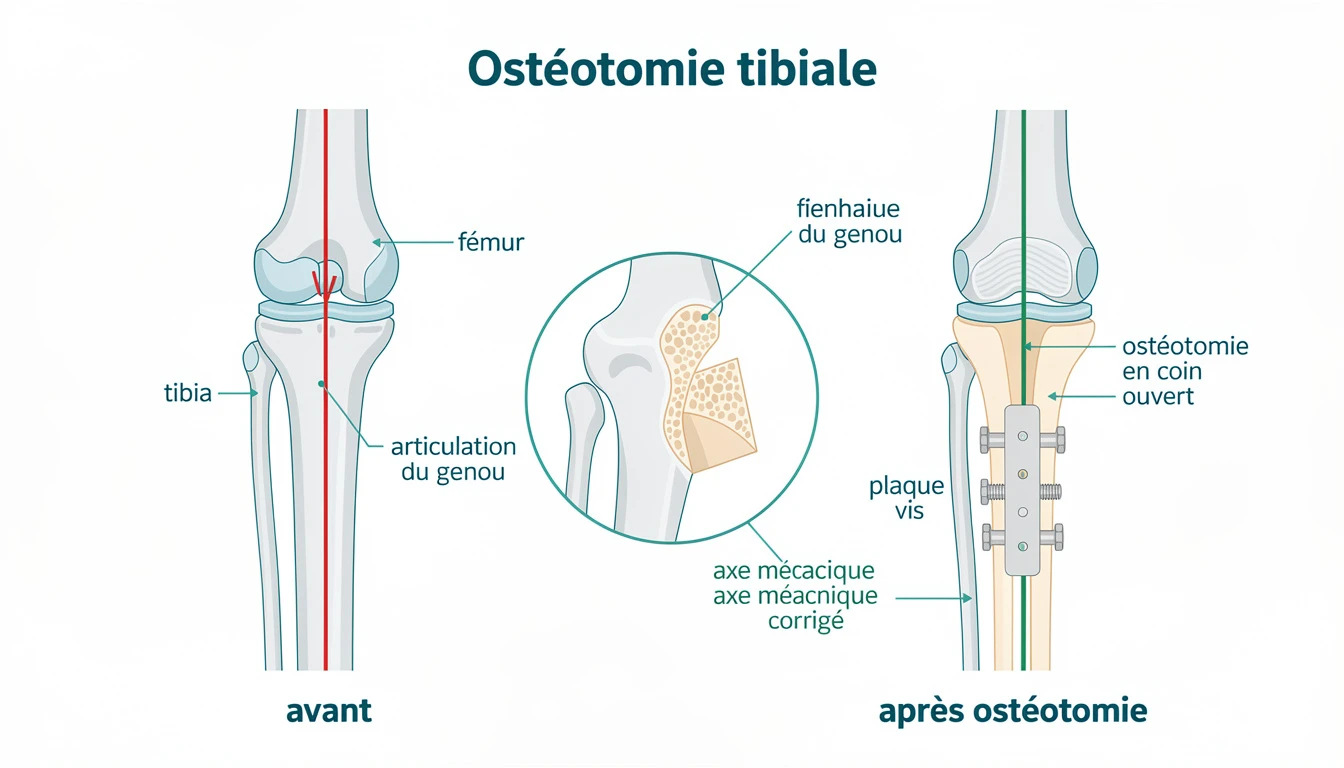
Le terme ostéotomie désigne littéralement une section de l'os. Appliquée au genou, cette intervention consiste à réaliser une coupe contrôlée au niveau du tibia proximal ou du fémur distal afin de modifier l'axe mécanique du membre inférieur. L'objectif est de transférer les contraintes de charge depuis le compartiment articulaire usé vers le compartiment dont le cartilage est encore préservé.
Dans une gonarthrose fémoro-tibiale interne associée à un genu varum, l'axe mécanique passe en dedans du centre du genou, ce qui surcharge le compartiment médial. L'ostéotomie tibiale de valgisation corrige cette déviation en réalignant l'axe vers le compartiment externe. Le principe est identique, mais inversé, pour une arthrose fémoro-tibiale externe sur genu valgum.
L'ostéotomie ne fait pas repousser le cartilage détruit. Elle agit sur la cause mécanique de l'usure en supprimant la surcharge anormale, ce qui permet au cartilage restant de fonctionner dans de meilleures conditions biomécaniques.
Les différents types d'ostéotomie
Ostéotomie tibiale de valgisation
C'est la forme la plus fréquente. Elle s'adresse aux patients souffrant d'une gonarthrose unicompartimentale médiale avec désaxation en varum. Deux techniques principales existent :
- Ostéotomie d'ouverture médiale : le chirurgien réalise une coupe sur la face interne du tibia, ouvre progressivement le foyer d'ostéotomie jusqu'à obtenir la correction angulaire souhaitée, puis fixe l'ouverture par une plaque métallique. L'espace créé se comble naturellement par régénération osseuse. C'est la technique la plus pratiquée actuellement.
- Ostéotomie de fermeture latérale : le chirurgien retire un coin osseux sur la face externe du tibia pour refermer l'angle et corriger le varum. Cette technique offre une consolidation plus rapide mais raccourcit légèrement le tibia.
Ostéotomie fémorale de varisation
Plus rare, elle est indiquée dans les gonarthroses unicompartimentales latérales associées à un genu valgum d'origine fémorale. La coupe est réalisée au niveau du fémur distal pour ramener l'axe mécanique vers le compartiment médial.
Indications : pour quel patient ?
Le profil idéal
- Âge inférieur à 60 ans : patients considérés comme trop jeunes pour une prothèse
- Arthrose unicompartimentale : un seul compartiment atteint. Si l'arthrose est tricompartimentale, une prothèse sera plus appropriée
- Désaxation avérée : présence d'un genu varum ou d'un genu valgum significatif
- Cartilage résiduel suffisant : selon la classification de Kellgren-Lawrence, les stades 1 et 2 offrent les meilleurs résultats. Au stade 4, l'ostéotomie n'est plus indiquée
- Mobilité articulaire conservée : flexion d'au moins 90 degrés et extension complète
- Poids corporel raisonnable : IMC inférieur à 30 recommandé
- Demande fonctionnelle élevée : patient souhaitant conserver un niveau d'activité sportive
Contre-indications
Arthrose tricompartimentale, arthrite inflammatoire, instabilité ligamentaire majeure, raideur articulaire importante, obésité morbide. Le tabagisme actif multiplie le risque de pseudarthrose par cinq.
Bilan préopératoire
La planification repose sur un bilan d'imagerie rigoureux :
- Radiographie en charge (face, profil, schuss) pour confirmer l'arthrose unicompartimentale
- Pangonogramme (télémétrie) : mesure précise de l'angle HKA (hanche-genou-cheville) et localisation de l'origine de la déformation
- IRM : état du cartilage, des ménisques et des ligaments croisés
- Scanner : pour la planification numérique 3D et la fabrication de guides de coupe personnalisés
Déroulement de l'intervention
L'ostéotomie tibiale de valgisation par ouverture médiale se déroule sous anesthésie générale ou rachianesthésie, et dure en moyenne 45 à 60 minutes.
Le chirurgien réalise une incision sur la face interne du tibia proximal, positionne une broche-guide sous contrôle fluoroscopique, puis effectue la coupe osseuse à la scie oscillante en préservant une charnière latérale. L'écartement progressif du foyer d'ostéotomie atteint la correction planifiée, vérifiée sous fluoroscopie. Une plaque à stabilité angulaire est fixée avec des vis verrouillées pour maintenir la correction.
Suites opératoires et rééducation
Les six premières semaines : protection
Marche avec deux cannes en appui partiel. Rééducation en décharge : flexion progressive, travail de l'extension, renforcement isométrique du quadriceps. Prévention thromboembolique systématique. Glaçage régulier.
De six semaines à trois mois : remise en charge
Après radiographie de contrôle confirmant le début de consolidation, remise en charge progressive. Passage de deux cannes à une seule, puis marche sans aide. Renforcement musculaire en charge partielle, vélo et natation autorisés.
Au-delà de trois mois : reprise des activités
Consolidation généralement acquise entre le 3ème et le 6ème mois. Conduite automobile vers 45 jours. Reprise du travail au 3ème mois (sédentaire) ou 6ème mois (physique). Sports à partir du 6ème mois. Toutes les activités sportives sont théoriquement autorisées après ostéotomie, y compris les sports à impact — avantage majeur par rapport à la prothèse.
Résultats fonctionnels
Amélioration significative dans plus de 90 % des cas. Les patients conservent la sensation d'un genou natif. La durée d'efficacité est en moyenne d'une dizaine d'années :
- À 5 ans : survie de 88 à 97 %
- À 10 ans : survie de 70 à 93 %
- Au-delà de 12 ans : environ 70 % des patients n'ont pas nécessité de conversion vers une prothèse
Les facteurs de bon pronostic : âge < 50 ans, correction angulaire précise, arthrose peu avancée, absence de surpoids.
Ostéotomie versus prothèse
Avantages de l'ostéotomie
- Conservation de l'articulation native : pas de matériel étranger dans l'articulation
- Sports sans restriction : y compris sports à impact
- Conversion ultérieure possible : pose d'une prothèse ou demi-prothèse si nécessaire
- Sensation naturelle : proprioception et sensations articulaires conservées
Limites
- Récupération plus longue : 6 semaines de décharge, 3-6 mois avant reprise complète
- Efficacité temporaire : le bénéfice s'épuise avec le temps (10-15 ans en moyenne)
- Indication restreinte : uniquement arthroses unicompartimentales avec désaxation
Complications possibles
Complications précoces
- Fracture de charnière : la plus fréquente en peropératoire, généralement sans conséquence si la fixation est solide
- Hématome postopératoire
- Phlébite et embolie pulmonaire : prévention systématique
- Infection : rare (1-2 %), nécessitant reprise chirurgicale si elle survient
Complications tardives
- Pseudarthrose (< 5 %) : absence de consolidation, favorisée par le tabagisme. Peut nécessiter une greffe osseuse
- Raideur articulaire (~ 18 %) : prévenue par la rééducation précoce
- Algodystrophie : syndrome douloureux régional complexe, imprévisible
Retrait du matériel
La plaque peut être retirée un an après l'intervention en cas de gêne locale, chez les sportifs ou avant une éventuelle prothèse ultérieure. En l'absence de gêne, elle peut rester en place indéfiniment. Le retrait est une intervention simple, en ambulatoire.