Lorsque l'arthrose du genou détruit le cartilage d'un seul compartiment tandis que le reste de l'articulation demeure intact, le remplacement intégral peut sembler disproportionné. C'est précisément dans ce contexte qu'intervient la prothèse unicompartimentale, souvent désignée sous le terme de demi-prothèse. Cette intervention cible exclusivement la zone endommagée, préserve les structures saines et offre une récupération plus rapide qu'une prothèse totale. Mais tous les patients ne sont pas éligibles, et les critères de sélection demeurent stricts.
Anatomie : les trois compartiments du genou
Le genou comporte trois compartiments : le fémoro-tibial interne (le plus touché, surtout en cas de genu varum), le fémoro-tibial externe (associé au genu valgum), et le fémoro-patellaire (rotule-fémur). L'arthrose peut toucher un seul compartiment (unicompartimentale) ou s'étendre à plusieurs — cette distinction conditionne le choix entre PUC et PTG.
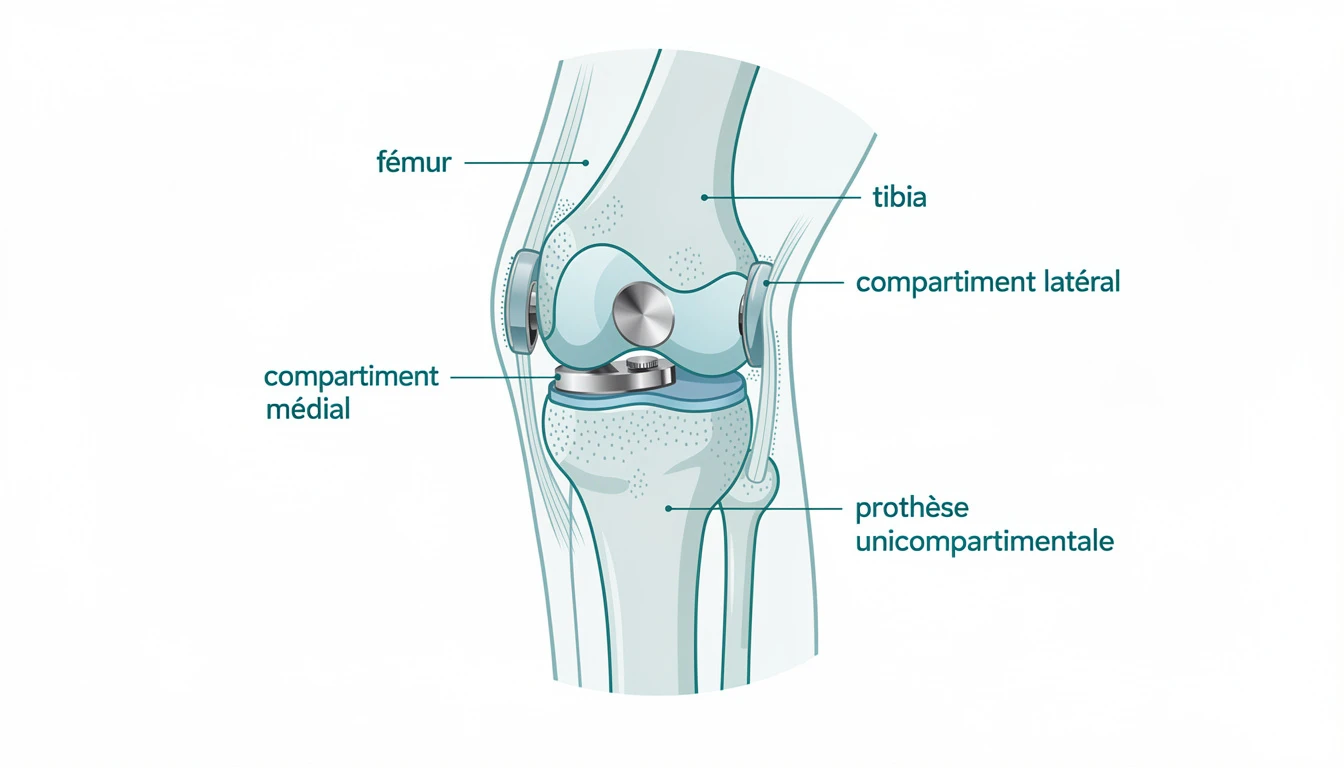
Qu'est-ce qu'une prothèse unicompartimentale ?
La PUC remplace uniquement le compartiment usé. Contrairement à la prothèse totale, elle conserve l'intégralité des ligaments et le cartilage sain. Le genou opéré garde une biomécanique proche de l'articulation naturelle.
Les composants
- Composant fémoral métallique (chrome-cobalt) : recouvre le condyle usé
- Embase tibiale métallique (titane) : fixée sur le plateau tibial
- Insert en polyéthylène : joue le rôle du cartilage disparu, choisi en peropératoire pour la tension ligamentaire optimale
Les trois types de PUC
- PUC interne : la plus fréquente, compartiment médial
- PUC externe : compartiment latéral, plus rare
- Prothèse fémoro-patellaire : rotule-trochlée, indications restrictives
Indications : quand la demi-prothèse est-elle appropriée ?
Critères d'éligibilité
- Arthrose localisée à un seul compartiment : confirmée par radiographie et IRM, classification Kellgren-Lawrence
- Ligaments croisés intacts : le LCA fonctionnel est indispensable (contre-indication absolue si rompu)
- Déformation axiale modérée : varum ou valgum < 10°, réductible passivement
- Mobilité conservée : flessum < 5-10°, flexion > 90°
Contre-indications
Rupture du LCA, arthrite inflammatoire (polyarthrite), obésité sévère, ostéoporose sévère, raideur articulaire importante.
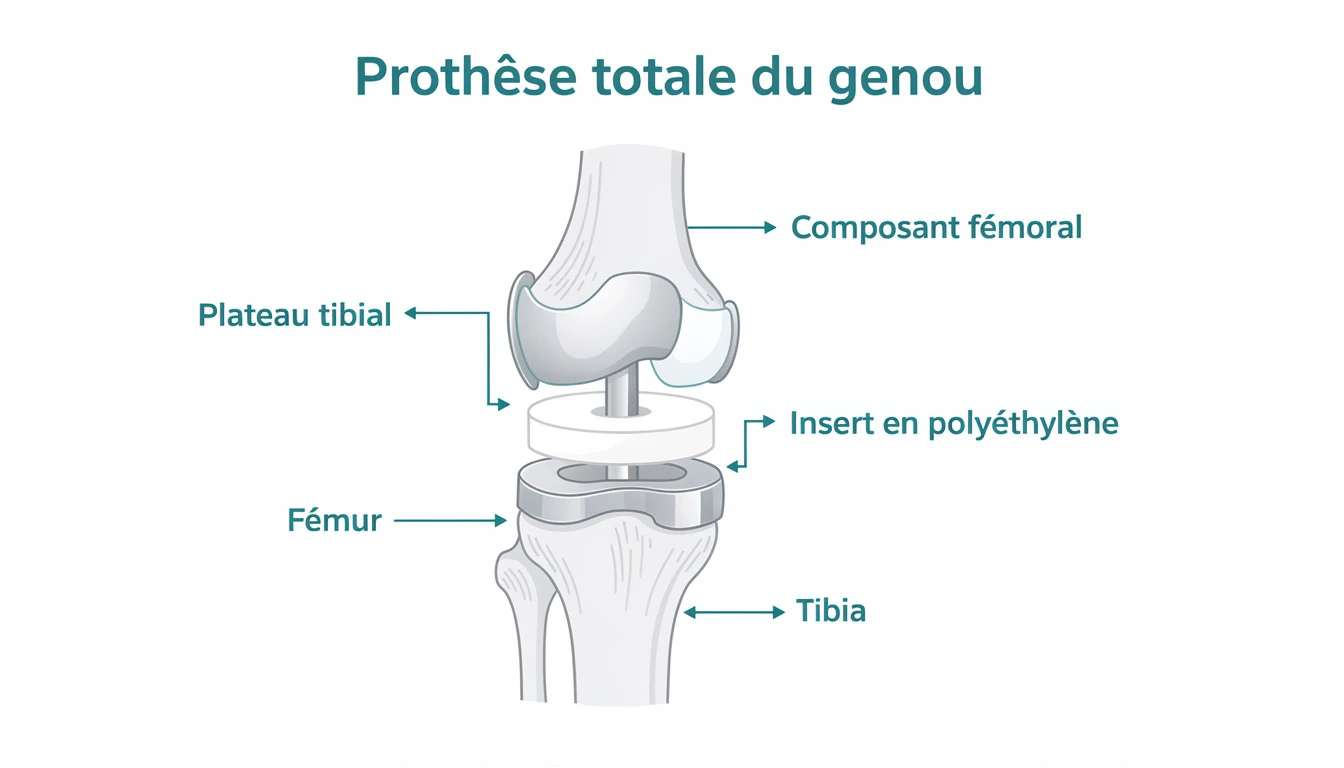
PUC versus prothèse totale
- Conservation anatomique : ligaments croisés préservés → sensation de genou plus naturelle (« genou oublié » chez 80 % des patients)
- Économie osseuse : conversion ultérieure en PTG facilitée si nécessaire
- Flexion supérieure : 130-140° vs 110-120° pour la PTG
- Récupération plus rapide : hospitalisation 1-3 jours, béquilles 15 jours, conduite à 2 semaines
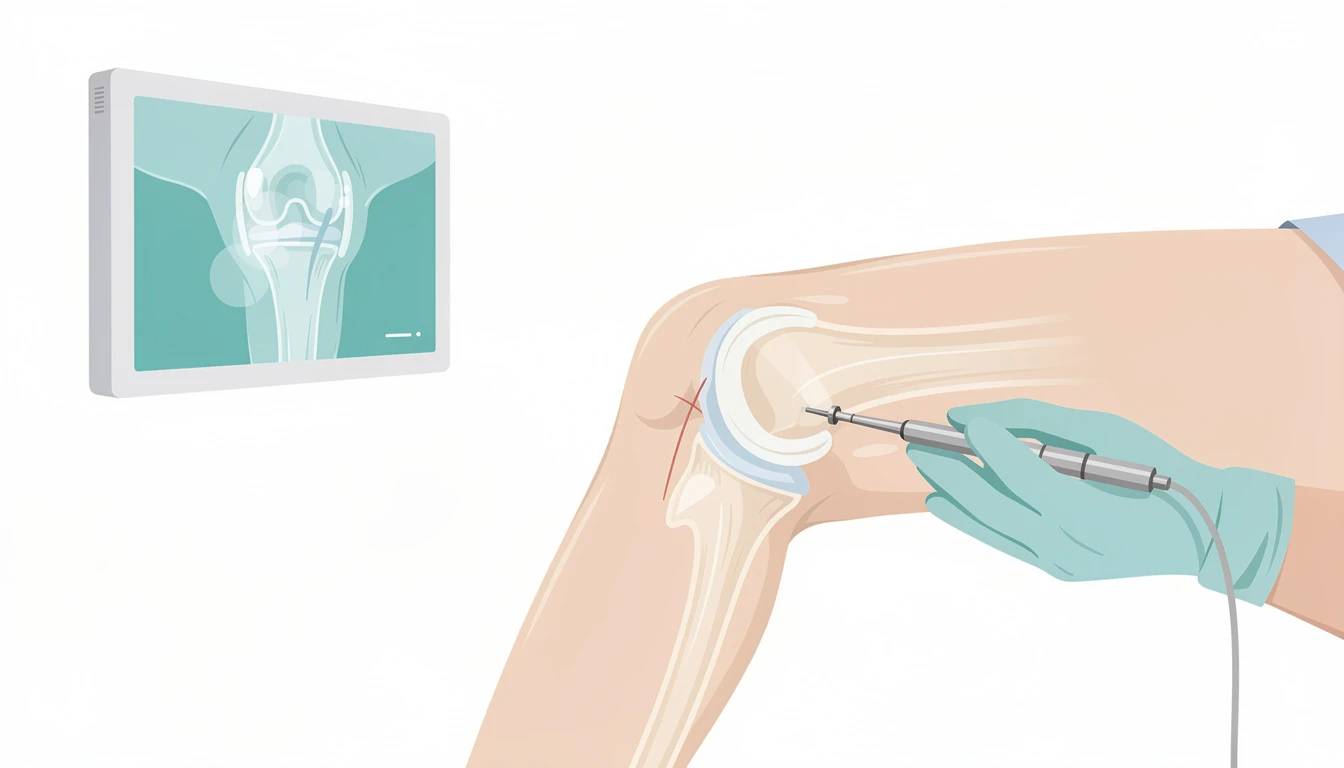
Technique chirurgicale
Voie d'abord mini-invasive
Incision de 6-10 cm, sans luxer la rotule ni sectionner le tendon quadricipital. Le chirurgien vérifie en peropératoire l'état des compartiments voisins — si atteinte significative découverte, conversion en PTG possible dans le même temps.
Chirurgie assistée par robot
Planification 3D préopératoire sur scanner, guidage peropératoire avec précision au demi-millimètre. Le chirurgien garde toutes les décisions. Taux de satisfaction > 92 % à un an. Positionnement optimal des implants et potentiellement durée de vie prolongée.
Convalescence et rééducation
- J0-J15 : marche avec béquilles, début rééducation, gestion œdème/douleur
- J15 : abandon progressif des béquilles, reprise conduite automobile
- 1 mois : marche sans aide, reprise travail sédentaire
- 3 mois : genou indolore, reprise vélo/natation
- 6 mois : reprise sports à impact modéré, travail physique
- 12 mois : résultat définitif
Kinésithérapie : 3-4 séances/semaine pendant 3 mois. Exercices ciblés : amplitude articulaire, quadriceps, ischio-jambiers, proprioception.
Résultats fonctionnels
Disparition spectaculaire des douleurs, marche sans boiterie en 1 mois. Le concept du « genou oublié » (articulation non perçue comme artificielle) atteint chez ~80 % des patients. Reprise sportive plus large que pour la PTG : vélo, natation, marche, randonnée, golf, ski de fond. Sports à fort impact déconseillés (accélération usure polyéthylène).
Complications
Précoces
Infection (< 1 %), thrombose veineuse (prévention anticoagulante), hématome (résolution spontanée), hypoesthésie cicatricielle (régression partielle).
Tardives
Fracture péri-prothétique (surtout si ostéoporose), raideur (~20 % si rééducation insuffisante), progression de l'arthrose dans les compartiments épargnés — risque spécifique nécessitant un suivi radiologique régulier.
Durée de vie
15 à 20 ans en moyenne pour les PUC bien indiquées. Principales causes d'échec : descellement aseptique, usure du polyéthylène, progression arthrosique. La conversion en PTG est facilitée par la préservation osseuse, avec des résultats généralement satisfaisants.
Suivi recommandé : radiographies tous les 2 ans, à vie.
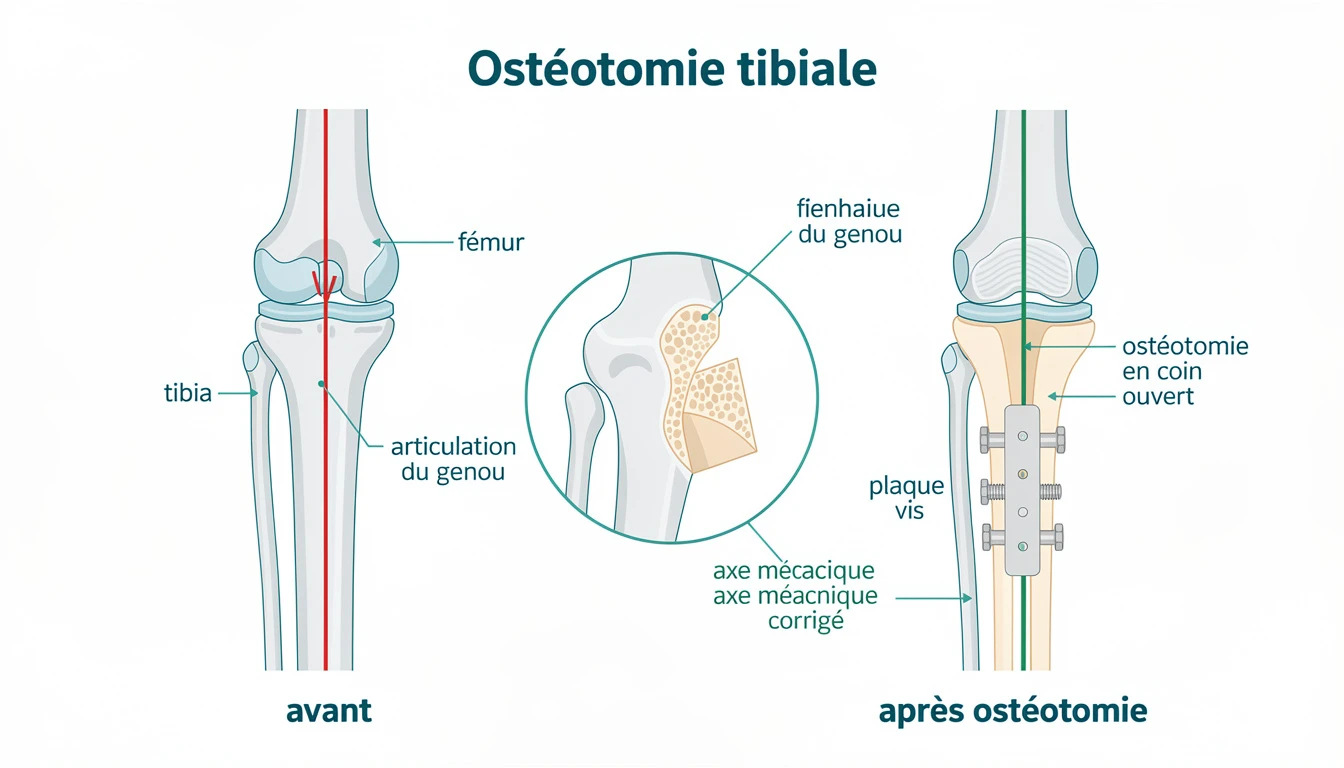
PUC ou ostéotomie ?
L'ostéotomie corrige l'axe sans poser d'implant — plutôt pour les < 55-60 ans, actifs, avec arthrose peu évoluée. La PUC intervient à un stade plus avancé ou chez les patients plus âgés. Les deux ne sont pas mutuellement exclusives : une ostéotomie réussie peut retarder la PUC, et une PUC peut être posée après échec d'ostéotomie.
L'importance de la sélection des patients
Le succès repose sur la rigueur des critères d'indication. Le bilan complet associe radiographies en charge (face, profil, schuss), IRM, examen clinique (laxité, flessum, compartiment fémoro-patellaire) et parfois scanner pour planification robotique. C'est la concordance de l'ensemble des données qui permet de choisir entre PUC, ostéotomie, arthroscopie ou prothèse totale.